Pressemitteilung -
Diabetischer Fuß: Vom Fußproblem zum Problemfuß
Diabetes entwickelt sich zur Volkskrankheit Nummer 1. Immer mehr Menschen leiden unter dem erhöhten Blutzucker. Oft sind infolge der Erkrankung auch die Füße betroffen. Deren Pflege kommt allerdings häufig zu kurz. Das zeigt eine aktuelle Umfrage unter 3.573 Diabetikern.
Etwa sechs Millionen Menschen in Deutschland geben an, dass sie Diabetes haben. Inklusive Dunkelziffer dürfte die Zahl eher bei acht bis neun Millionen liegen. Fußprobleme wie übermäßige Hornhaut, Fuß- und Zehendeformationen, Hauttrockenheit, Veränderungen im Gangbild sowie Pilzinfektionen gehören zu den häufigen Folgekomplikationen bei Diabetes. Vorbeugend hilft laut den Empfehlungen von Bundesärztekammer und Kassenärztlicher Bundesvereinigung die konsequente Pflege der Füße.
| Häufige Fußprobleme bei Diabetikern |
|
| Quelle: GEHWOL Diabetes-Report 2018 |
Warum ist Fußpflege für Diabetiker so wichtig?
Etwa jeder dritte Diabetiker in Deutschland berichtet über Hauttrockenheit. Für die Füße bedeutet das nichts Gutes. Denn ohne Pflege kann die Haut einreißen, zum Beispiel wenn zu viel Druck auf den Füßen lastet. Das kann passieren, wenn sich zum Beispiel die natürliche Form des Fußskeletts verändert. Man spricht dann von einer Deformation der Füße. Bei jedem fünften Patienten ist das der Fall. Dies sind zentrale Ergebnisse des GEHWOL Diabetes-Reports, der alle zwei Jahre in einer repräsentativen Befragung Informationen über die Fußgesundheit von Menschen mit Diabetes in Deutschland zusammenträgt. Durch die Deformation verändert sich das Gangbild, sodass bestimmte Bereiche des Fußes stärker belastet werden. Viele Diabetiker merken das aber nicht, ihre Gefühlswahrnehmung kann durch den Zucker beeinträchtigt sein. Diese sogenannte Polyneuropathie, eine Störung der Nervenfunktion infolge des Diabetes, ist oft der Grund, warum aus trockener Haut unbemerkt ein ernsteres Fußproblem, zum Beispiel ein diabetisches Fußsyndrom, entstehen kann. Hinzu kommen Durchblutungsstörungen, ebenfalls eine häufige Folge der Zuckerkrankheit. Sind Füße oder Beine nicht mehr ausreichend durchblutet, kann die bei einem diabetischen Fußsyndrom entstehende Wunde unter Umständen nicht richtig abheilen. Bei einer Wunde ist Eile geboten. Sie muss sofort in einer spezialisierten Fußeinrichtung für Diabetiker behandelt werden.
| Das Diabetische Fußsyndrom |
|
| Quelle: Deutscher Gesundheitsbericht Diabetes 2018 |
Warum haben eigentlich ausgerechnet Diabetiker so oft Fußprobleme?
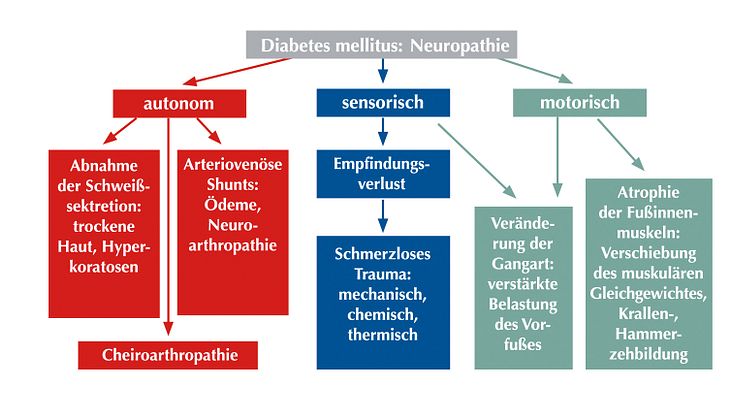
Fußprobleme wie trockene Haut oder Hornhautschwielen entwickeln sich aus einem Zusammenspiel verschiedener Faktoren, bei denen Nervenschädigungen (Polyneuropathie) – eine Folge der Zuckerkrankheit – eine zentrale Rolle spielen: Durch Schädigung der autonomen Nervenendigungen in der Haut nimmt die Schweißbildung sowie die Bildung von Hautfetten ab. Auch führt die Polyneuropathie zu einer schlechteren Hautdurchblutung (Mikroangiopathie) mit der Folge, dass die Haut trocken, spröde und rissig wird und ihre Barriereeigenschaften verliert. Denn die schützende Hautbarriere besteht vor allem aus Hautfetten (Lipiden) in Verbindung mit Feuchtigkeit, die der Haut mit dem Schweiß und dem Blutfluss (Flow) zugeführt und in der äußeren Hautschicht, dem Stratum corneum, gebunden wird. Ist die Hautbarriere nicht mehr intakt, können sich Keime in die rissige Haut einnisten und eine Infektion oder Pilzerkrankung hervorrufen.
| Diabetes und trockene Haut |
|
| Quelle: American Diabetes Association (2003), Aso Y (1997), Belcaro G (1995), Chawla A (2016), Ngo BT (2005), Rahman A (2007), Rendell M (1992), Shami SK (1991) |
Vom Fußproblem zum Ulkus
Bei vielen Diabetikern begünstigt die Nervenschädigung als sogenannte motorische Neuropathie zudem Koordinationsstörungen, was zu Fehlbelastungen mit dauerhafter Druckeinwirkung auf die Füße und Schwielenbildung führen kann. Zu enge oder unpassende Schuhe, auch Socken mit störenden Innennähten erhöhen den Druck zusätzlich. Die sensorische Neuropathie wiederum reduziert die Reiz- und Schmerzwahrnehmung bis hin zur völligen Empfindungslosigkeit. Schmerzende Hauteinrisse und Hornhautschwielen werden dann nicht mehr sofort registriert und können allmählich zu einer Fußwunde (Ulkus) fortschreiten. Leidet der Diabetiker gleichzeitig unter einer arteriellen oder venösen Durchblutungsschwäche (Makroangiopathie), kann dies die Wundheilung beeinträchtigen. Ohne Behandlung können sich somit aus anfänglich kosmetischen, oberflächlichen Hautproblemen wie trockener, rissiger Haut oder Hornhautschwielen durch dauerhafte Druckeinwirkung und Makroangiopathie tiefe chronische, infizierte und nekrotische Wunden entwickeln. Am Ende der Kaskade bleibt oft nur die Amputation.

Strukturprobleme bei der Aufklärung und Schulung
Diabetiker sollten ihre Füße nach Möglichkeit täglich im Hinblick auf Probleme wie Hauttrockenheit, Hornhautschwielen oder Verletzungen inspizieren und konsequent pflegen. Das Problem jedoch ist: Viele Diabetiker wissen nicht, dass sie auch selbst etwas für ihre Fußgesundheit tun können. Das zeigen die Ergebnisse des GEHWOL Diabetes-Reports. 38 Prozent der Patienten ist gar nicht bewusst, dass sie auf ihre Füße besonders achten müssen. Ebenso viele betreiben Fußpflege nur sporadisch oder erst bei Problemen. 30 Prozent der Diabetiker tragen ungeeignete Schuhe.

Ein grundsätzliches Problem hierbei ist, dass insgesamt viel zu wenige Diabetiker eine entsprechende Vorsorgeschulung erhalten. Dabei gibt es einen klaren Plan. Sobald Diabetes bei einem Patienten diagnostiziert wird, soll er eine Schulung erhalten und lernen, seine Füße selbstständig zu kontrollieren und verletzungsfrei zu pflegen. In Deutschland betrifft dies mindestens sechs Millionen Diabetiker. So sieht es die nationale Versorgungsleitlinie für den diabetischen Fuß vor, die zurzeit überarbeitet wird.
Die Realität sieht anders aus. Nicht einmal die Hälfte der Diabetiker hat laut GEHWOL Diabetes-Report hat eine solche Schulung erhalten. Der Deutsche Gesundheitsbericht Diabetes geht von einem Drittel nicht geschulter Patienten aus. Ebenfalls weniger als die Hälfte der Patienten mit Problemfüßen wird von einem Podologen, also einem speziell ausgebildeten medizinischen Fußpfleger, betreut, was ein gravierendes strukturelles Problem darstellt. Bei etwa 5.000 Podologiepraxen, die eine Kassenzulassung für die Behandlung des diabetischen Fußes besitzen, bedarf es keiner Rechenkunst, um zu wissen, dass die podologischen Behandlungsangebote für Diabetiker angesichts steigender Patientenzahlen in Deutschland langfristig nicht ausreichen. Pro Jahr erkranken rund 500.000 Menschen hierzulande neu an Typ- 2-Diabetes. Um die Behandlung und damit auch die frühzeitige Aufklärung der Menschen mit Diabetes sicherzustellen, müssen deshalb alle Fachkreise eng zusammenarbeiten. Dazu gehören Diabetologen, der Hausarzt, klinische Fußambulanzen, Diabetesberater, Podologen, Orthopädieschuhmacher sowie auch Apotheker. Auf regionaler Ebene gibt es bereits viele Netzwerke, in welchen die Diabetiker entsprechend interdisziplinär betreut werden. Mit Erfolg! Denn es hat sich gezeigt, dass dort, wo es ein Netzwerk gibt, deutlich seltener amputiert werden muss.
| Empfehlungen für die Fußpflege und Vorbeugung von Fußproblemen |
|
Quellen
- American Diabetes Association (2003). Peripheral Arterial Disease in
People with Diabetes. Diabetes Care 26: 3333 – 3341 - Aso Y et al (1997). Evaluation of microangiopathy of the skin in patients with non-insulin-dependent diabetes mellitus by laser Doppler flowmetry; microvasodilatory responses to beraprost sodium.
Diabetes Res Clin Pract 36: 19 – 26 - Belcaro G et al (1995). Laser Doppler and transcutaneous oximetry: modern investigations to assess drug efficacy in chronic venous insufficiency. Int J Microcirc Clin Exp 15: 45-49
- Chawla A et al (2016). Microvasular and macrovascular complications in diabetes mellitus: Distinct or continuum? Indian J Endocrinol Metab 20: 546 – 551
- GEHWOL Diabetes Report 2018. IDS Deutschland und INSIGHT Health, November 2017 (n = 3.573 Diabetiker via 157 Arztpraxen). DOI Download: GEHWOL-Diabetes-Report-2018
- Deutsche Diabetes Gesellschaft (DDG), diabetesDE – Deutsche Diabetes-Hilfe (2017).
Deutscher Gesundheitsbericht Diabetes 2018. 1. Auflage, Verlag Kirchheim + Co GmbH, Mainz - Ngo BT et al (2005). Manifestations of cutaneous diabetic microangiopathy. Am J Clin Dermatol 6: 225– 237
- Rahman A et al (2007). Diabetes-associated macrovasculopathy: pathophysiology and pathogenesis.
Diabetes Obes Metab 9: 767 – 780 - Rendell M et al (1992). Diabetic cutaneous microangiopathy. Am J Med 93: 611-618
- Shami SK et al (1991). Microangiopathy in diabetes mellitus: II features, complications and investigation. Diabetes Res 17: 157-168
Links
Themen
Kategorien
Die Eduard Gerlach GmbH ist mit ihren beiden Marken GEHWOL und GERLACH TECHNIK einer der beliebtesten Komplettanbieter für Fußpflege-Präparate und -Technik. Das Vollsortiment umfasst Präparate mit unterschiedlichen Darreichnungsformen, Galeniken und Wirkstoffformulierungen sowie für unterschiedliche Hauttypen und Hautprobleme. Die Präparate sind ausschließlich in Apotheken, Fußpflegepraxen und Kosmetikinstituten erhältlich.